
Vol. 36, n.º 1, 2003
REVISTA
ESPAÑOLA DE
Vol. 36, n.º 1, 2003 |
Francisco Alameda Quitllet, Eulalia Gimferrer Campmajó, Sara Albert, Emilia Romero, Inmaculada Soler, María Dolores Ferrer Yabar, Maria Conangla Morta, Sergi Serrano Figueras
Servicio de Anatomía Patológica. Hospital del Mar. Universitat Autònoma de Barcelona.
RESUMEN
Objetivo: Establecer un mecanismo de control de calidad lo más efectivo posible para las citologías diagnosticadas como ASCUS.
Material y método: Revisión de las citologías cérvico-vaginales diagnosticadas como ASCUS durante los años 1995 a 1999 ambos inclusive. Reevaluación por dos citotécnicas diferentes al azar, sin datos clínicos. Reevaluación de las discrepancias por el citopatólogo. Estudio estadístico. Revisión de la Literatura.
Resultados: Índice de concordancia entre citotécnicas: 80%. Índice de concordancia del citopatólogo: 84,5%. Todos los casos considerados como negativos mostraron desaparición de la lesión en el seguimiento. Los cambios asentados sobre células metaplásicas y en mujeres peri y post-menopáusicas son los casos con mayores discrepancias.
Discusión: Nuestros resultados muestran una concordancia para el diagnóstico de ASCUS mayor que la reportada en la Literatura. Creemos que este método, si bien es más laborioso que otros publicados en la Literatura, es mejor por cuanto unifica criterios entre el personal que trabaja en un Laboratorio de Citopatología, y permite evaluar los casos en relación al seguimiento de las pacientes.
Palabras clave: Citología cérvico-vaginal, control de calidad, ASCUS.
SUMMARY
Objective: To establish an effective quality control mechanism for ASCUS cytologies.
Material and Methods: The ASCUS cytologies we received from 1995 to 1999 were rescreened using two randomly chosen cytotechniques (no clinical data). A re-evaluation of discrepancies was carried out by the cytopathologist, a statistical study was made and the literature reviewed.
Results: In 80% of the cases, the cytotechniques confirmed the previous ASCUS diagnosis. The cytopathologist’s diagnoses coincided in 84.5% of the cases. At the time of this study, all the cases considered negative showed no presence of ASCUS on follow-up. The principal discrepancies were found in the cases with changes in the metaplastic cells and in peri/post-menopausal women.
Discussion: The concordance we found on reviewing these diagnoses of ASCUS is greater than that previously reported in the literature. Our method of unifying criteria (cytotechniques/cytopathologist diagnoses) permits assessment of the cases on follow-up.
Key words: Cervico-vaginal cytology, Quality control, ASCUS.
INTRODUCCIÓN
El control de calidad de los laboratorios de citopatología, ha sido y es motivo de debate. La Academia Internacional de Citología, respecto a la citología cérvico-vaginal convencional, recomienda la revisión del 10% de casos al azar (el llamado 1:10), además de todos los casos positivos y todas las dudas de los citotécnicos.
Han ido apareciendo diferentes métodos para mejorar la calidad del diagnóstico citológico. Esto es especialmente importante en los ASCUS dada precisamente la incertidumbre respecto a su significado, y respecto a la lesión que en realidad esconde y el pronóstico de la misma.
Dichos métodos son los siguientes: a) Automáticos: Autopap Primary Screening System (TriPath Imaging), ThinPrep Imaging System (Cytyc) e InPath (Molecular Diagnostics), b) Manuales: el método de rescreening rápido (60 segundos por laminilla). C) Otros métodos: Como método de control de calidad se ha tenido en cuenta también la variabilidad interlaboratorio.
Métodos automáticos
Auto Pap Primary Screening System, nace de la fusión de AutoCyte y NeoPath que habían adquirido la propiedad intelectual de Neuromedical Systems PAPNET. Este método utiliza un sistema semiautomático llamado de «redes neuronales» en ordenador, para detectar células anómalas en las extensiones que se toman normalmente. Está diseñado para screening primario, para detectar carcinomas escamosos, adenocarcinomas y formas precursoras pero no detecta células endometriales citológicamente benignas en mujeres postmenopáusicas, cambios reactivos asociados a radioterapia y atrofia con inflamación, neoplasias inusuales y sarcomas. (1) Multitud de trabajos se han presentado para establecer el valor real del screening por este método, que podríamos reducir a dos opiniones:
a) A favor de la utilización de este método por ofrecer un buen control de calidad (2-4); detección de más falsos negativos (5-7); mayor detección de falsos positivos (8,9); mejora el tiempo de screening (10); mayor sensibilidad para diagnosticar las lesiones de bajo grado (11).
b) En contra de la utilización de este método por no detectar infecciones (12,13); disminuir la identificación de ASCUS respecto al screening manual (14-16); añadir coste económico adicional (16,17); no mejorar las variaciones interobservador, que son similares a las del screening convencional (13); no aumentar la calidad del screening manual (14); mayor frecuencia de falsos positivos comparados con los falsos negativos; y poca sensibilidad para reconocer células endocervicales (18).
Métodos manuales
El método de rescreening rápido consiste en evaluar de forma rápida, por una segunda citotécnica, un conjunto de citologías después del screening normal. Renshaw y cols (19) han evaluado la reproducibilidad interobservador, la especificidad y la sensibilidad, concluyendo que la reproducibilidad, la especificidad media y la sensibilidad media para el positivo verdadero eran buenas. Respecto al ASCUS, el screening rápido detectó el mismo porcentaje de falsos negativos y de verdaderos positivos, por lo cual se piensa que este método debe ser considerado como una alternativa a las medidas de control de calidad. Esta opinión es compartida por Diehl y cols (20). Dudding (21) demuestra la superioridad del rescreening rápido frente al método 1:10 para mejorar la eficacia diagnostica.
Otros métodos
La variabilidad interlaboratorio puede usarse como método de control de calidad en el screening cervical. Bucci y cols (22), en un estudio de concordancia interlaboratorio hallaron que la mayor discordancia se observaba en el diagnóstico de ASCUS, siendo la frecuencia de la concordancia diagnóstica para el ASCUS menor del 39,7%.
En consecuencia, el diagnóstico citológico de ASCUS, es uno de los que crea mayores problemas en los laboratorios de citología, en cuanto a reproducibilidad, variabilidad interobservador, diagnóstico y control de calidad.
MATERIAL Y MÉTODO
Se revisaron 346 citologías correspondientes a ASCUS sospechoso de displasia (según la clasificación de Bethesda 2001), correspondientes a 296 pacientes, diagnosticadas desde el 1 de enero de 1995 al 31 de diciembre de 1999, La Unidad de Citopatología consta de 4 citotécnicas con titulación internacional y dos citopatólogos. Los casos fueron sometidos a screening primer lugar por una citotécnica y después por una segunda citotécnica, ambas escogidas al azar. Ninguna de ellas disponía de información clínica de ningún tipo. Se evaluó si los cambios que soportaban el diagnóstico de ASCUS asentaban sobre células escamosas o metaplásicas. Los casos de desacuerdo entre las citotécnicas y/o con el diagnóstico establecido inicialmente, fueron revisados por uno de los citopatólogos. Se evaluó el seguimiento de estas pacientes mediante tomas citológicas posteriores al diagnóstico de ASCUS.
RESULTADOS
Del total de las 346 citologías diagnosticadas de ASCUS, 277 fueron consideradas como positivas por ambas citotécnicas (índice de concordancia entre citotécnicas 80,0%), (tabla 1).

22 de las 346 preparaciones fueron consideradas por ambas citotécnicas como negativas (6,4%). Estos casos fueron también revisados por el citopatólogo (dada la discrepancia con el diagnóstico inicial), quien coincidió en la negatividad. En el seguimiento de estas pacientes se observó negativización de la lesión en todos los casos (tabla 1).
47 de las citologías fueron consideradas por una de las dos citotécnicas como negativos. Es decir, las discrepancias entre las citotécnicas ascendieron al 13,6% de las preparaciones (tabla 1). El índice de Kappa para esta discrepancia es de 0,41, por lo que la concordancia entre las dos citotécnicas puede considerarse como moderada desde el punto de vista estadístico.
De las 47 preparaciones en que había discrepancia entre las citotécnicas, 35 fueron consideradas como negativas por el citopatólogo (tabla 2).

Respecto al diagnóstico inicial, 57 preparaciones (16,5%), fueron considerados como negativos por el citopatólogo. Esta discrepancia, que debe ser considerada como falso positivo, corresponde a la discrepancia del citopatólogo, consigo mismo respecto al diagnóstico inicial.
Las discrepancias son mayores cuando las alteraciones asientan sobre células metaplásicas (17,7% versus 12,35%) (tabla 3).

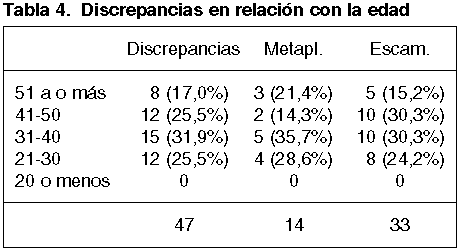
No encontramos ninguna relación entre las discrepancias y la edad de las pacientes, si bien en ningún caso con discrepancias la paciente era menor de 20 años (tabla 4).
Las causas de las discrepancias (falsos positivos) están descritas en la tabla 5. Destaca algo más de un 50% de casos considerados como normales en la revisión posterior. En el grupo de infecciones 5 casos eran colpitis por cándidas, 3 casos colpitis por tricomonas, 2 casos colpitis por gardnerella y un caso colpitis por herpes.

Respecto al tiempo, se observa una disminución de la negatividad desde el año 1995 al 1997 (11,1%, 9,3%, 7,2%), aumento en 1998 (12,7%), y disminución en 1999 (9,2%), pero el test de lineanidad nos indica que estos datos carecen de valor (tabla 6).

DISCUSION
El diagnóstico de ASCUS en una citología cérvico-vaginal, es un diagnóstico controvertido, que crea inquietud dado el desconocimiento de la posible lesión subyacente a este diagnóstico. Las discrepancias interobservador respecto al diagnóstico de una citología ASCUS varían según las distintas series, y pueden cifrarse alrededor de un 50% (21,22). Nuestras discrepancias interobservador (entre citotécnicas), es del 20% (Índice de concordancia del 80% entre las citotécnicas y del 84,5% del citopatólogo consigo mismo). Si bien desde el punto de vista estadístico nuestra discrepancia puede considerarse como moderada, las publicadas en la literatura son mayores. Es difícil dar una única razón para estas variaciones en el índice de discrepancias. Son conocidas las variaciones en la interpretación de los cambios por un mismo observador, pudiendo influir en esta variación circunstancias como la experiencia personal, la información clínica proporcionada, el diagnóstico establecido previamente, la experiencia del observador, etc. Esta variabilidad es la que ha motivado la aparición de métodos de control automáticos, capaces solamente de detectar alteraciones y no de emitir diagnósticos. En consecuencia la interpretación de estas alteraciones debe realizarse de nuevo por el ojo humano, el cual esta sometido a variaciones similares a las expresadas previamente, si bien algunos de esos motivos de discrepancia pueden soslayarse. En relación al screening rápido, no creemos que aumente la calidad del diagnóstico citológico. Hemos optado por el rescreening en la forma que hemos planteado en este trabajo por dos motivos: 1) unificación de criterios entre las citotécnicas de un mismo equipo y 2) revisión de la propia casuística como control de calidad. No hemos encontrado en la literatura modelos de rescreening en la forma que lo hemos planteado.
Reviste, a nuestro entender, especial importancia el hecho de que las discrepancias, en nuestro estudio, asienten con mayor frecuencia en aquellos casos en los que las alteraciones se detecten en células metaplásicas. En la literatura, ha sido descrito un incremento de la aparición de H-SIL en aquellos casos en los que el ASCUS asiente sobre células metaplásicas, en especial, células metaplásicas inmaduras (23).
Además, hemos investigado la posible asociación de discrepancias y edad, dado que también ha sido descrito que en el seguimiento de los ASCUS las pacientes peri y postmenopáusicas, tienen mayor incidencia de SIL (24). En nuestra serie no parece que exista relación entre la discrepancia y la edad, es decir, no existen mayores discrepancias en mujeres peri y post-menopáusicas. Llama la atención sin embargo el hecho las discrepancias aumentan cuando el ASCUS, asienta sobre células metaplásicas de mujeres peri y postmenopáusicas, si bien la cantidad de casos es escasa y no reviste valor estadístico.
En conclusión, creemos que el método de reevaluación de casos a doble ciego que hemos utilizado, para el diagnóstico de ASCUS, es un buen método de control de calidad, fundamentalmente porque unifica criterios diagnósticos. Asimismo creemos que debe tenerse un cuidado especial en el diagnóstico de ASCUS sobre células metaplásicas en cualquier mujer pero en especial en mujeres peri y postmenopáusicas dado que es donde hemos detectado mayor índice de discrepancias y porque es donde pueden tener mayor importancia los falsos negativos.
BIBLIOGRAFIA
Giménez Mas JA, Sanz Moncas P, Alfaro Torres J, Hörndler C, Urbiola Marcilla E. Evaluación de dispositivos automatizados para diagnóstico citológico en la prevención del cáncer de cérvix. Rev Esp Patol 2002; 35: 301-14.
van Ballegooijen M, Beck S, Boon ME, Boer R, Habbema JD. Rescreen effect in conventional and PAPNET screeening: observed in a study using material enriched with positive smears Acta Cytol 1998; 42: 1133-8.
Lerma E Colomo L, Carreras A, Esteva E, Quilez M, Prat J. Rescreening of atypical cervicovaginal smears using PAPNET. Cancer 1998; 84: 361-5.
Abulafia O, Sherer DM. Automated cervical cytology: meta-analysis of the performance of the PAPNET system. Obstet Gynecol Surv 1999; 54: 253-64.
Mitchell H, Medley G. Detection of unsuspected abnormalities by PAPNET-assisted review. Acta Cytol 1998; 42: 260-4.
Mitchell H, Medley G. Detection of laboratory false negative smears by the PAPNET cytologic screening system. Acta Cytol 1998; 42: 265-70.
Cenci M, Nagar C, Giovagnoli MR, Vecchione A. The PAPNET system for quality control of cervical smears: validation and limits. Anticancer Res 1997; 17: 4731-2.
Bergeron C. Quality control of cervical cytology in high-risk women. PAPNET system compared with manual rescreening. Acta Cytol 2000; 44: 151-5.
Cosentino A, Ghidoni D, Salemi M, Folicaldi S, Amadori A, Zani J, Grasso G, Bondi A. An Interlaboratory Study of the use of PAPNET in the quality control of cervico-vaginal cytology. Pathologica 1999; 91; 101-6.
Assessment of automated primary screening on PAPNET of cervical smears in the PRISMATIC trial. PRISMATIC project Management Team. Lancet 1999; 353: 1381-5.
Duggan MA. Papnet-assisted, primary screening of cervico-vaginal smears. Eur J Gynaecol Oncol. 2000; 21. 35-42.
Bernier M, Bergemer AM, Got C, Marsan C. Value of a computer-assisted screening method (PAPNET) for the detection of infectious cervico-uterine smears. Arch Anat Cytol Pathol 1998; 46: 184-7.
Losell K, Dejmek A. Comparison of Papnet-assisted and manual screening of cervical smears. Diagn Cytopathol 1999; 21: 296-9.
Ghidoni D, Fabbris E, Folicaldi S, Amadori A, Medri M, Bucchi L, Bondi A. Accuracy comparison between PAPNET diagnoses and conventional diagnoses in an Italian cervical cytology laboratory. Diagn Cytopathol 1998; 19: 279-83.
Ghidoni D, Fabbris E, Folicaldi S, Amadori A, Medri M, Bucchi L, Bondi A. The PAPNET system in the rescreening of negative cervical/vaginal smears. A study from the Imola cytology laboratory. Pathologica 1998; 90: 357-63.
Brotzman GL, Kretzchmar S, Ferguson D, Gottlieb M, Stowe C. Costs and outcomes of PAPNET secondary screening technology for cervical cytologic evaluation. A community hospital’s experience. Arch Fam Med 1999; 8: 52-5.
O’Learly TJ, Tellado M, Buckner SB, Ali IS, Stevens A, Ollayos CW. Papnet-assisted rescreening of cervical smears: cost and accuracy compared with a 100% manual rescreening strategy. JAMA 1998; 279: 235-7.
Cosentino A, Ghidoni D, Salemi M, Folicaldi S, Amadori A, Zani J. Grasso G, Bondi A. An Interlaboratory study of the use of PAPNET in the quality control of cervico-vaginal cytology. Pathologica 1999; 91: 101-6.
Renshaw AA, Cronin JA, Minter LJ, Nappi D, Wihitman T, Jiroutek M, Cibas ES. Performance characteristics of rapid (30 second) prescrening. Implications for calculating the false negative rate and comparison with other quality assurance thecniques. Am J Clin Pathol 1999; 111: 517-22.
Diehl ARS, Prolla JC. Rapid rescreening of cervical smears for internal quality control. Acta Cytol 1998; 42: 949-53.
Dudding N. Rapid rescreen: a viable alternative to 1:10? Diagn cytopathol 2001; 24: 219-21.
Fabbris E, Bucchi L, Folicaldi S, Amadori A, Ghidoni D, Medri M, Bondi A. Analysis of the intralaboratory diagnostic variability in the Imola cervical screening program. Pathologica 1998; 90:127-32.
Dvorak KA, Finnemore M, Maksen JA. Histologic correlation with ASCUS and LSIL cytologic diagnoses. An argument to ensure ASCUS follow-up that is as aggressive as that for LSIL. Diagn.Cytopathol 1999; 21: 292-5.
Keating JT, Wang HH. Significance of a diagnosis of ASCUS for Papanicolau smears in premenopausal and postmenopausal women. Cancer 2001; 93: 100-5.